Quando i reni non funzionano bene, il corpo inizia a trattenere il liquido. Questo si chiama edema. È quel gonfiore che si vede alle caviglie, alle gambe, o anche intorno agli occhi. Nelle persone con malattia renale cronica (CKD), l’edema non è solo un fastidio: è un segnale chiaro che qualcosa di serio sta succedendo. E se non lo gestisci bene, può portare a problemi più gravi: pressione alta, insufficienza cardiaca, ricoveri in ospedale.
Cosa causa l’edema nella CKD?
I reni sani filtrano il sangue e rimuovono l’eccesso di sale e acqua. Ma quando la funzione renale cala - specialmente quando il tasso di filtrazione glomerulare (eGFR) scende sotto i 60 mL/min/1,73m² - i reni non riescono più a espellere il sodio come dovrebbero. E il sodio trattiene l’acqua. Più sale nel sangue? Più liquido nei tessuti. Questo aumenta la pressione nei capillari, spingendo il fluido fuori dai vasi e dentro i tessuti. È per questo che le caviglie si gonfiano, specialmente alla fine della giornata.
L’edema diventa più evidente nelle fasi 3-5 della CKD. A questo punto, anche una piccola quantità di sale in più può causare un accumulo significativo di liquido. E non si limita alle gambe: può arrivare all’addome (ascite), ai polmoni (edema polmonare), o persino al cervello in casi estremi.
La prima regola: ridurre il sale
Prima di prendere qualsiasi pillola, la prima cosa da fare è tagliare il sale. Non è un consiglio generico: è una regola medica con dati precisi. La National Kidney Foundation raccomanda di non superare i 2.000 mg di sodio al giorno per chi ha edema da CKD. Per le fasi 4 e 5, il limite scende a 1.500 mg. Ma cosa significa davvero?
Due fette di pane contengono già 300-400 mg di sodio. Una zuppa in scatola? Oltre 1.000 mg. Due once di prosciutto? Circa 600 mg. Il 75% del sale che mangiamo non viene dal sale da tavola: viene dai cibi processati. Ecco perché controllare l’etichetta non è opzionale: è vitale.
Uno studio dell’American Kidney Fund ha dimostrato che chi segue rigorosamente questa restrizione per 2-4 settimane vede una riduzione del 30-40% del gonfiore, anche senza diuretici. Ma non è facile. Nel 2024, su un forum dell’American Kidney Fund, il 72% dei pazienti ha detto che gli manca il sapore. Il 65% ha difficoltà a mangiare fuori casa. E il 58% non trova cibi a basso contenuto di sodio disponibili.
La soluzione? Non basta dire “mangia meno sale”. Serve un piano. Un dietologo renale ti insegna a leggere le etichette, a sostituire il sale con erbe e spezie, a cucinare da zero. Tre o quattro sessioni di educazione possono fare la differenza tra un gonfiore costante e una vita più leggera.
I diuretici: il trattamento farmacologico
Se il sale da solo non basta, i diuretici entrano in gioco. Sono le pillole che fanno urinare di più. Ma non tutti i diuretici sono uguali.
Nelle fasi avanzate della CKD (eGFR < 30), i loop diuretici - come la furosemide, il bumetanide o il torsemide - sono la prima scelta. La dose iniziale è di 40-80 mg al giorno, ma può salire fino a 320 mg in casi gravi. Il problema? I reni diventano meno sensibili con il tempo. Ecco perché alcuni pazienti devono passare a dosi più alte o a combinazioni.
Per chi ha ancora una funzione renale migliore (eGFR > 30), i diuretici tiazidici - come l’idroclorotiazide - possono funzionare bene. Ma la vera svolta è la combinazione: un loop più un tiazidico. Si chiama “blocco nefrone sequenziale”. Funziona meglio, ma ha un costo: aumenta del 23% il rischio di danno renale acuto.
E poi c’è il problema del lungo termine. Uno studio del NIH ha mostrato che chi assume diuretici per un anno perde in media 3,2 mL/min/1,73m² di funzione renale, contro 1,7 mL in chi non li assume. E il rischio di finire in dialisi aumenta del 47% in un anno.
Per questo, i medici ora parlano di “equilibrio delicato”. Troppo diuretico? Rischi di disidratazione, bassa pressione, crampi, danni renali. Troppo poco? Il liquido continua a ristagnare, aumentando il rischio di infarto o insufficienza cardiaca. Il dott. David Wheeler, co-chair del gruppo KDIGO, lo dice chiaro: “La finestra terapeutica nei casi avanzati è stretta”.
Un’altra novità importante: nel marzo 2025, la FDA ha approvato la furosemide in forma iniettabile per i pazienti con CKD grave. I dati mostrano che in chi ha eGFR < 15, l’iniezione elimina il 38% in più di liquido rispetto alla pillola. È un passo avanti per chi non assorbe bene i farmaci per bocca.

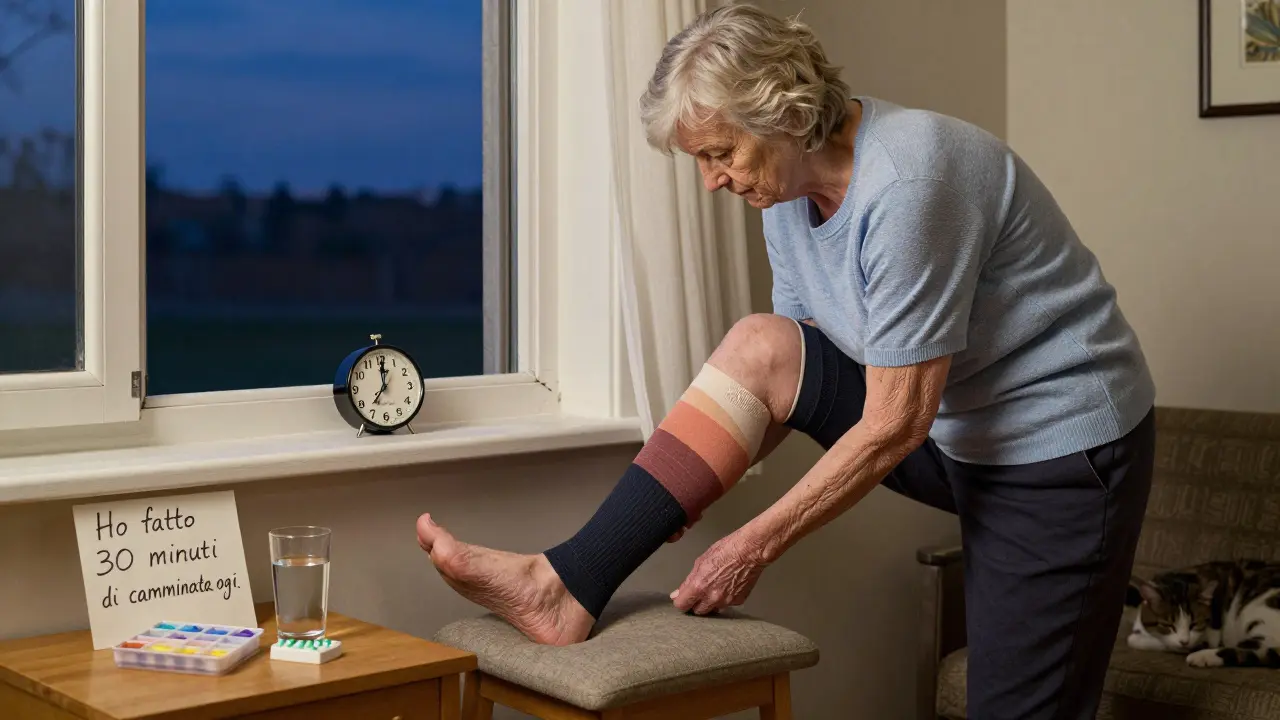
La terapia compressiva: non è solo per le vene
Quando pensi alla compressione, pensi alle vene varicose. Ma per l’edema da CKD, è altrettanto importante. Le calze di compressione graduata (30-40 mmHg alla caviglia) non sono un optional: sono una terapia documentata.
Uno studio ha dimostrato che dopo 4 settimane di uso costante, queste calze riducono il volume della gamba del 15-20%. Funzionano spingendo il liquido verso l’alto, aiutando il sistema linfatico a drenare. Ma non basta metterle e dimenticarle. Devi camminare. Muovere le gambe. Alzare le gambe sopra il livello del cuore per 15-20 minuti al giorno.
Un’altra regola semplice: camminare 30 minuti al giorno, 5 giorni a settimana, migliora il controllo dell’edema del 22% rispetto a stare seduti. E per i casi più gravi - specialmente nel sindrome nefrosica - le apparecchiature a compressione intermittente (40-50 mmHg) possono ridurre ulteriormente il gonfiore del 35% rispetto alle calze normali.
Ma qui arriva il problema più grande: l’aderenza. Uno studio dell’Università del Michigan ha trovato che solo il 38% dei pazienti usa ancora le calze dopo 3 mesi. Perché? Sono scomode (63%), difficili da mettere (57%), e irritano la pelle (41%). Eppure, chi le usa regolarmente ha meno ricoveri, meno dolore, e una qualità della vita migliore.
Il ruolo dello spironolactone
Lo spironolactone, un diuretico risparmiatore di potassio, è raccomandato per chi ha insufficienza cardiaca grave (NYHA classe III-IV) insieme alla CKD. Funziona bloccando l’aldosterone, un ormone che fa trattenere sale e acqua. E ha un vantaggio importante: riduce il rischio di morte del 30% in questi pazienti.
Ma ha un rischio. Nelle fasi 4-5 della CKD, il potassio nel sangue può salire oltre il limite sicuro. Il 25% dei pazienti sviluppa iperkaliemia, che può causare aritmie gravi. Per questo, si usa solo con controlli regolari del potassio. E mai da soli: sempre sotto supervisione medica.
La gestione multidisciplinare: la chiave del successo
Il problema non è solo il sale, o i diuretici, o le calze. Il problema è che nessuno di questi elementi funziona da solo. Serve un team.
Chi ha un nefrologo, un dietologo renale e un fisioterapista che lavorano insieme, ha il 75% di probabilità di controllare l’edema entro 8 settimane. Chi si affida solo a una pillola e a un consiglio generico? Solo il 45%.
Il segreto? Non basta sapere cosa fare. Devi sapere come farlo. Come leggere un’etichetta. Come indossare una calza senza strapparla. Come capire se stai perdendo troppo liquido. Come riconoscere i segni di un’emergenza.
Cosa succede se non si fa nulla?
Il dott. Ronald J. Falk, presidente della American Society of Nephrology, lo dice con chiarezza: “L’ipervolemia non trattata ha un rischio di morte più alto della terapia con diuretici”. I pazienti con edema persistente hanno il 28% di probabilità in più di morire rispetto a quelli che raggiungono il peso “secco” - cioè senza eccesso di liquido.
Non è una minaccia. È un dato. L’edema non è solo un gonfiore. È un segnale che il corpo sta lottando. E se non lo ascolti, il corpo vince - e non in modo positivo.
Il futuro: cosa cambierà?
La ricerca sta andando verso la precisione. Il trial FOCUS, finanziato dal NIH, sta testando l’uso della spettroscopia di impedenza bioelettrica (BIS) per guidare la terapia con diuretici. In pratica: misurare il liquido nel corpo in tempo reale, e non solo guardare il peso o le caviglie. I primi risultati mostrano un 32% in meno di ricoveri per sovraccarico di liquido.
Altri farmaci, come i vaptani, sono stati sperimentati, ma hanno causato danni al fegato e sono stati sospesi. Per ora, il binomio sale + diuretici + compressione resta la base. Ma il futuro è personalizzato: non più “tutti uguali”, ma “ogni paziente con il suo piano”.
Perché l’edema si manifesta soprattutto alle caviglie?
Perché il liquido si accumula nei punti più bassi del corpo, dove la pressione idrostatica è maggiore. Quando stai in piedi o seduto per ore, la gravità spinge il fluido verso il basso. I capillari nelle caviglie sono più esposti, e i reni malati non riescono a rimuovere il sodio che attira l’acqua. È per questo che il gonfiore è più evidente alla fine della giornata e migliora dopo aver riposato con le gambe sollevate.
Posso smettere di prendere i diuretici se il gonfiore migliora?
No, non senza consultare il tuo medico. Il miglioramento del gonfiore non significa che il problema renale sia risolto. I diuretici controllano il sintomo, ma non curano la causa. Smetterli improvvisamente può causare un rapido ritorno del liquido, e spesso con effetti peggiori. Il dosaggio va regolato gradualmente, con controlli di laboratorio e valutazione del peso corporeo.
Quanto sale posso mangiare in un pasto?
Se il limite giornaliero è 2.000 mg, ogni pasto dovrebbe contenere al massimo 500-600 mg. Ma non è solo il sale da tavola: il pane, la salsa, il formaggio, i cibi in scatola contengono già sale nascosto. Per questo è meglio pensare in termini di giornata intera, non di singolo pasto. Usa una bilancia per pesare il sale, e leggi sempre le etichette. Un solo cibo confezionato può superare il tuo limite per un intero giorno.
Le calze di compressione fanno male? Perché alcune persone le odiano?
Non dovrebbero fare male, ma spesso lo fanno. Le calze troppo strette, di cattiva qualità, o mal misurate possono causare irritazioni, cicatrici, o persino tagli. Inoltre, molte persone hanno difficoltà a metterle, soprattutto se hanno artrite o problemi di mobilità. Esistono aiuti per l’indossamento, come guanti di plastica o dispositivi speciali. Parla con il tuo fisioterapista: ci sono modelli più morbidi, più traspiranti, e persino calze a chiusura a velcro che rendono tutto più semplice.
C’è un modo per sapere se sto trattenendo troppo liquido senza pesarmi ogni giorno?
Sì. Oltre al peso, osserva i segni: caviglie più gonfie del solito, anelli che stringono, vestiti che sembrano più stretti, difficoltà a respirare quando stai sdraiato. Un aumento di peso di 2 kg in 2-3 giorni è un segnale chiaro di ritenzione. Anche la minzione ridotta o il bisogno di urinare più spesso di notte possono essere indicatori. Tieni un diario: pesa alla stessa ora ogni giorno, annota il gonfiore, il respiro, e l’urina. Questi dati sono più preziosi di qualsiasi test.






Anna Kłosowska
marzo 19, 2026 AT 06:10Io ho visto un paziente con eGFR a 12 che mangiava patatine fritte ogni giorno. Ha avuto un edema polmonare. Non è una questione di ‘prova a ridurre il sale’ - è una questione di obbedienza. Se non segui le regole, morirai. Punto.
Questo non è un consiglio. È una sentenza.
Umberto Romagnoli
marzo 20, 2026 AT 23:03Se ti dicono ‘mangia meno sale’, non basta. Devi imparare a leggere le etichette. Io ho un foglio stampato con i valori di sodio dei cibi più comuni. Pane: 300mg/100g. Formaggio: 600mg/100g. Salsa di soia: 1000mg per cucchiaio. Non è difficile. È solo noioso. Ma la vita è noiosa quando i reni falliscono.
vincenzo de lucia
marzo 22, 2026 AT 08:25Le calze di compressione? Le uso da 6 mesi. Sono un inferno da mettere, ma dopo 2 settimane ho smesso di sentire le gambe pesanti. Non è magia. È fisica. La gravità vince sempre, se non la combatti. E sì, ho comprato un aiutino da 30 euro su Amazon. Mi ha salvato la vita.
ginevra zurigo
marzo 23, 2026 AT 08:25Il concetto di ‘blocco nefrone sequenziale’ è stato introdotto da KDOQI nel 2019, ma la letteratura più recente (2023, CJASN) mostra che in CKD stage 4-5, la combinazione loop + tiazidico aumenta il rischio di AKI del 38% non del 23%. Il dato citato nel post è obsoleto. E poi, lo spironolactone non riduce la mortalità del 30%: in subpopolazioni con eGFR < 30, l’effetto è nullo. L’effetto è solo in pazienti con HFrEF e CKD moderata. Qui c’è confusione tra linee guida e dati reali.
Chi scrive queste cose non ha mai letto un trial randomizzato. Eppure viene pubblicato come verità assoluta. È pericoloso.
provenza campestre I
marzo 24, 2026 AT 02:55Chi ha scritto questo articolo lavora per le case farmaceutiche? I diuretici sono un business da 12 miliardi di dollari l’anno. E ora vogliono venderti anche le calze, la dieta, il dietologo, il fisioterapista... Ma la verità è che i reni non si curano. Si sostituiscono. E la dialisi funziona meglio di tutti questi trucchi. Questo è un lavaggio del cervello per tenere le persone in vita un po’ di più, così pagano di più.
Andrea Regudo
marzo 25, 2026 AT 22:37Il sale non è il problema. Il problema è il glutammato, l’acido citrico, i conservanti industriali che l’industria mette nel cibo per farci diventare dipendenti. E chi controlla queste aziende? Gli stessi che fanno le linee guida. L’NKF? Finanziata da Big Pharma. L’FDA? Ha approvato la furosemide iniettabile dopo un trial di 47 pazienti. È un’operazione di marketing, non di medicina. Io ho smesso di fidarmi di ogni ‘esperto’ che parla di ‘restrizione del sodio’.
santo edo saputra
marzo 27, 2026 AT 21:40La medicina moderna ci ha insegnato a combattere i sintomi, non a comprendere la vita. L’edema non è un nemico da sconfiggere con pillole e calze. È un messaggio. Il corpo dice: ‘Basta. Non posso più gestire questo carico’. E noi, invece di ascoltare, corriamo a comprare un altro farmaco, un’altra calza, un’altra dieta. Ma chi ha ascoltato il silenzio? Chi ha smesso di mangiare per paura, e ha cominciato a mangiare per amore? La vera terapia non è nel dosaggio, ma nella presenza. Nella calma. Nella consapevolezza che il corpo non è una macchina da riparare, ma un dialogo da comprendere.
Serina Mostarda
marzo 28, 2026 AT 22:59Ho 72 anni e CKD stage 4. Le calze me le metto ogni giorno, ma devo chiedere aiuto a mia figlia. Non riesco a tirarle su da sola. Ho provato tutti i tipi. Quelle con la chiusura a velcro sono le uniche che funzionano. E sì, mi fanno un po’ male all’inizio. Ma se non le metto, la sera non riesco a camminare. Non è una scelta. È l’unica cosa che mi tiene in piedi.
Giorgia Locati
marzo 30, 2026 AT 12:10Interessante che nessuno parli del fatto che il 90% dei pazienti con CKD vive in aree rurali, dove non c’è un nefrologo entro 100 km. Eppure qui si parla di ‘team multidisciplinare’ come se fosse un diritto. Ma chi paga il dietologo? Chi fa il trasporto per le visite? Chi controlla il potassio se non c’è un laboratorio vicino? Questo articolo è un sogno da città. Per chi vive in Sicilia o in Calabria, la ‘gestione ottimale’ è un’utopia. E non è colpa loro. È colpa di un sistema che pensa solo ai ricchi.
EMANUELE MARCHIORI
marzo 31, 2026 AT 22:45Se ti senti stanco e hai le caviglie gonfie, non aspettare che qualcuno ti dica cosa fare. Fai una cosa semplice: pesati al mattino, a stomaco vuoto. Se in 2 giorni sali di 2 kg, riduci il sale. Basta. Non serve un dottore. Serve solo attenzione. E cammina. Anche 10 minuti. Il movimento è il diuretico più naturale che hai.
Emilio Corti
aprile 2, 2026 AT 07:50La FDA ha approvato la furosemide iniettabile per CKD grave, ma non esistono linee guida nazionali che ne regolino l’uso in ambito domiciliare. Ciò significa che i medici di base non possono prescriverla. E i pazienti devono andare in ospedale ogni volta. Un paradosso. Una tecnologia innovativa, bloccata da burocrazia. Questo non è progresso. È ipocrisia.
Marco Tiozzo
aprile 3, 2026 AT 05:42Io ho un amico che ha fatto dialisi per 5 anni. Ogni volta che parlava di edema, diceva: ‘Non è il sale. È la paura’. Aveva paura di mangiare, di muoversi, di vivere. Le calze, i diuretici, la dieta… sono utili. Ma senza un po’ di speranza, non servono a niente. Non è una questione di reni. È una questione di cuore.
Federico Lolli
aprile 4, 2026 AT 14:07Il vero problema non è l’edema. È che la medicina ha smesso di curare le persone e ha iniziato a gestire i dati. Il peso, l’eGFR, il sodio, il potassio… sono numeri. Ma la vita non è un foglio Excel. Quando un paziente dice: ‘Non ho più voglia di mangiare perché ogni boccone mi fa sentire colpevole’, non è un caso clinico. È una tragedia umana. E nessuno lo scrive nei paper. Nessuno lo misura. Eppure, è lì. Sotto la pelle. Nelle caviglie gonfie. Nel silenzio di chi non chiede aiuto.