Calcolatore di rischio per l'atrofia cutanea da steroidi topici
Calcola il tuo rischio
Questo calcolatore ti aiuta a valutare il rischio di atrofia cutanea o sintomi da ritiro da steroidi topici in base alle tue condizioni di utilizzo.
Usare crema con corticosteroidi per un’eruzione o un’infiammazione della pelle può sembrare la soluzione più rapida. Ma se la usi troppo a lungo, o troppo forte, la pelle può iniziare a spezzarsi da dentro. Non è solo un’irritazione. È un danno reale, spesso invisibile finché non è troppo tardi.
Cosa succede alla pelle con i corticosteroidi topici?
I corticosteroidi topici sono potenti. Funzionano spegnendo l’infiammazione, ma lo fanno a un costo. Inibiscono le cellule della pelle - i cheratinociti e i fibroblasti - impedendo loro di produrre collagene, elastina e i lipidi essenziali che mantengono la barriera cutanea integra. Il risultato? La pelle si assottiglia, diventa fragile, perde elasticità e non riesce più a trattenere l’acqua. È come se il rivestimento della tua pelle diventasse carta da fumo.
Questo processo non richiede mesi. Studi hanno dimostrato che anche solo 3 giorni di applicazione di un corticosteroide potente possono alterare la struttura dell’epidermide. Il strato corneo, la parte più esterna, si assottiglia, i corneociti si staccano male tra loro, e la barriera diventa permeabile. La pelle perde acqua più facilmente (aumenta la TEWL), si secca, e diventa più suscettibile a irritazioni e infezioni.
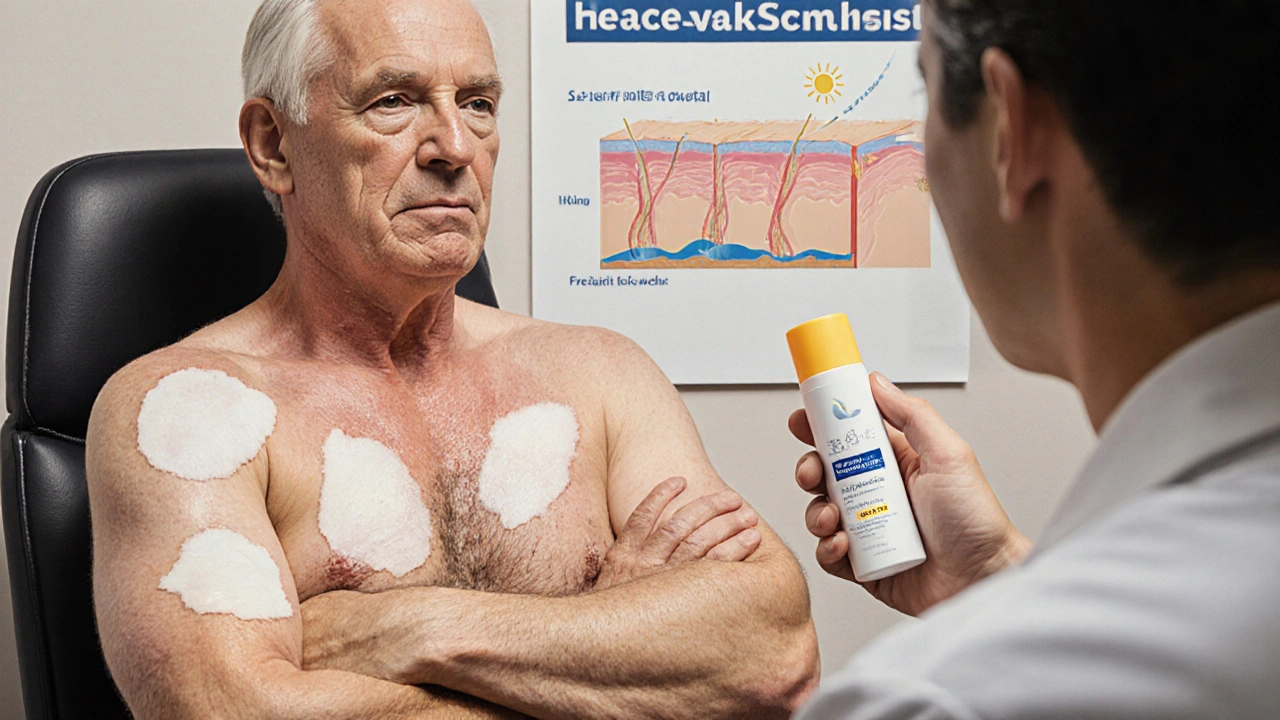
Atrofia cutanea: quando la pelle si fa sottile e trasparente
L’atrofia cutanea è il segno più evidente del danno da corticosteroidi. La pelle diventa sottile, traslucida, e si vedono facilmente i vasi sanguigni sotto di essa - sono le telangiectasie. La pelle perde la sua tonicità, e in zone come il viso, il collo o le pieghe, può apparire con rughe profonde e irregolari, chiamate “rughe da elefante”. Questo non è solo un problema estetico. La pelle atrofica si laceri più facilmente, guarisce più lentamente, e reagisce male anche a piccoli traumi.
Il danno può essere reversibile se intercettato presto. Ma se l’uso è prolungato - oltre 2-3 mesi - e specialmente su pelli sottili come quelle del viso o delle ascelle, il collagene non si rigenera più. Le strie (linee bianche o violacee) sono un segno che il danno è diventato permanente. Una meta-analisi su oltre 8.300 pazienti ha trovato che il 17% di chi usa corticosteroidi topici per lunghi periodi sviluppa atrofia, e il 7,2% sviluppa strie.
Infezioni: la porta aperta per batteri, funghi e virus
Quando la barriera cutanea è compromessa, non è solo l’acqua che esce. Entrano anche i patogeni. I corticosteroidi sopprimono la risposta immunitaria locale. Questo significa che i batteri, i funghi e i virus che normalmente vivono in equilibrio sulla pelle possono moltiplicarsi senza controllo.
Le infezioni più comuni sono:
- Periorale dermatite: arrossamento, papule e pustole intorno alla bocca, spesso scambiate per acne.
- Onicomicosi: infezioni fungine delle unghie, che peggiorano con l’uso prolungato.
- Herpes simplex: ricadute più frequenti e gravi, soprattutto sul viso.
- Microrganismi resistenti: Staphylococcus aureus e Candida albicans diventano più comuni e difficili da trattare.
Un paziente con atrofia da steroidi può avere una pelle che brucia intensamente, senza che ci sia un’eruzione visibile. Questo è un segnale chiaro che l’infiammazione non è più causata dalla malattia originale - ma dal danno da steroidi stesso.

Chi è più a rischio?
Non tutti reagiscono allo stesso modo. Il rischio aumenta con:
- Potenza del corticosteroide: Classi I-IV (come clobetasolo o betametasone) sono molto più rischiose delle Classi V-VII (come idrocortisone al 1%).
- Area applicata: Viso, inguine, ascelle, pieghe del collo e pelle dei bambini sono 3-5 volte più sensibili. La pelle qui è più sottile e assorbe di più.
- Durata dell’uso: Oltre 2-4 settimane su zone sensibili, o oltre 12 settimane su altre aree, il rischio cresce esponenzialmente.
- Età: I bambini e gli anziani hanno una barriera cutanea più fragile. I neonati possono sviluppare atrofia anche con dosi basse se usati per più di 2 settimane.
Un dato allarmante: anche i corticosteroidi inalati - usati per l’asma - possono causare atrofia cutanea. Uno studio del 2004 ha mostrato che 6 settimane di budesonide inalato (400 mcg/giorno) riducono i precursori del collagene nella pelle. Non è solo una questione di crema.
Il ritiro dagli steroidi: la sindrome da astinenza
Quando si smette di usare il corticosteroide dopo mesi o anni, la pelle non torna subito normale. Succede la sindrome da ritiro da steroidi topici (TSW). È un processo lungo e doloroso.
La sequenza tipica è:
- Dopo 1-2 settimane dalla sospensione, appare un forte arrossamento, prurito e bruciore - spesso peggio della condizione originale.
- La pelle si secca, si sfalda, e può formare croste o bolle.
- Questo si ripete in “flares” sempre più brevi, ma con periodi di recupero più lunghi.
- Il ciclo può durare da 6 a 24 mesi, con una media di 8,2 mesi secondo testimonianze di oltre 890 pazienti raccolte tra il 2020 e il 2023.
La cosa più difficile? Nessun farmaco lo ferma. L’unica cura è il tempo, supportato da cure della barriera e protezione solare. Molti pazienti raccontano di non poter più indossare trucco, di sentire un bruciore costante, e di vivere in isolamento per via dell’aspetto della pelle.
Come prevenire e gestire il danno
La prevenzione è l’unica vera strategia efficace.
- Usa sempre la potenza più bassa possibile. Non usare corticosteroidi di classe I o II sul viso, a meno che non sia strettamente necessario e sotto controllo medico.
- Limita l’uso a 2-4 settimane massimo. Per aree sensibili, non superare 7-10 giorni.
- Non applicare su più del 10% della superficie corporea. Più estesa è l’area, più alto è l’assorbimento sistemico.
- Non usare su pelle infetta. Se c’è un’eruzione con pus, croste o prurito intenso, potrebbe essere un’infezione. I corticosteroidi la peggiorano.
Se hai già sviluppato atrofia o sospetti una sindrome da ritiro:
- Non smettere di colpo. Se hai usato steroidi potenti per più di 2 settimane, riduci la frequenza gradualmente: da 2 volte al giorno a 1, poi a ogni 2 giorni, poi a ogni 3, fino a interrompere.
- Usa riparatori della barriera. Creme con ceramidi, colesterolo e acidi grassi liberi in rapporto 3:1:1 hanno dimostrato un miglioramento del 68,4% della funzione barriera in 8 settimane.
- Proteggi la pelle dal sole. L’UV accelera la degradazione del collagene. Usa un SPF 50+ ogni giorno, anche se è nuvoloso. Uno studio ha mostrato che la protezione solare riduce la perdita di collagene del 42% nelle zone atrofiche.
- Evita irritanti. Saponi aggressivi, alcol, profumi e scrub peggiorano la condizione.
Le nuove speranze: alternative più sicure
La scienza sta cercando modi per ottenere gli effetti anti-infiammatori senza il danno. Studi del 2025 su nuovi agonisti recettoriali - chiamati “dual-soft” - mostrano che è possibile bloccare l’infiammazione senza inibire la sintesi del collagene. In laboratorio, questi composti funzionano come i corticosteroidi tradizionali, ma non causano atrofia.
L’Istituto Nazionale di Salute degli Stati Uniti sta testando una crema che combina un corticosteroide a bassa dose con un fattore di crescita fibroblastico (NCT04567892). Nei primi 12 settimane, ha ridotto del 63% l’incidenza di atrofia rispetto alla terapia standard.
Il mercato delle terapie “steroid-sparing” è in rapida crescita: da 1,2 miliardi di dollari nel 2023 a 3,8 miliardi entro il 2028. Questo non è un trend passeggero. È una risposta a un problema reale, riconosciuto da FDA (dal 2010) e EMA (dal 2015), che ora richiedono avvisi chiari sulle confezioni.
Cosa fare ora?
Se stai usando un corticosteroide topico da più di 4 settimane, chiediti:
- La mia pelle è più sottile, trasparente o con vasi visibili?
- Ho bruciore, prurito o arrossamento che peggiora quando smetto?
- Ho avuto infezioni ricorrenti sulla stessa zona?
Se hai risposto sì a una o più di queste domande, non aspettare che la pelle peggiori. Parla con un dermatologo. Non è un fallimento. È un passaggio necessario verso una pelle più sana.
Il corticosteroide topico è uno strumento potente, ma non è un rimedio a lungo termine. È un ponte, non una casa. E come ogni ponte, non va usato come strada permanente.
L’atrofia cutanea da steroidi è reversibile?
Sì, ma solo se il danno non è avanzato. Se la pelle è solo sottile e secca, con poche telangiectasie, può riprendersi completamente in 6-12 mesi con la sospensione graduale dello steroide e l’uso di riparatori della barriera. Se sono comparse strie permanenti, il danno è irreversibile. Il collagene non si rigenera più in quelle zone.
Posso usare l’idrocortisone al 1% senza rischi?
L’idrocortisone al 1% è a bassa potenza e generalmente sicuro per uso breve (fino a 14 giorni). Ma se lo usi ogni giorno per mesi, specialmente sul viso, puoi comunque sviluppare atrofia. Non è “sicuro” - è solo meno rischioso. Mai usarlo senza una diagnosi precisa e mai più di 2 settimane di fila.
Perché il sole peggiora l’atrofia da steroidi?
I raggi UV attivano enzimi che degradano il collagene e l’elastina. In una pelle già indebolita dagli steroidi, questo processo è accelerato. Inoltre, l’infiammazione causata dall’UV può mimare o peggiorare i sintomi della sindrome da ritiro. La protezione solare non è un optional: è parte fondamentale della cura.
I corticosteroidi inalati causano atrofia cutanea?
Sì. Anche se non li applichi sulla pelle, i corticosteroidi inalati entrano nel flusso sanguigno e raggiungono la pelle. Uno studio del 2004 ha dimostrato che 6 settimane di budesonide inalato (400 mcg/giorno) riducono i precursori del collagene. Questo è un effetto sistemico. Se usi un inalatore da anni, chiedi al tuo medico di controllare anche la tua pelle.
Cosa significa “ritiro graduale”?
Significa ridurre la frequenza di applicazione, non la potenza. Se usavi il clobetasolo due volte al giorno, passa a una volta al giorno per 7 giorni, poi ogni due giorni per 7 giorni, poi ogni 3 giorni, fino a fermarti. Questo evita un’esplosione di infiammazione. Non smettere di colpo: è come spegnere un fuoco con la benzina.
Le creme con ceramidi funzionano davvero?
Sì, e con dati concreti. Uno studio del 2020 ha dimostrato che una crema con ceramidi, colesterolo e acidi grassi liberi in rapporto 3:1:1 migliora la funzione barriera del 68,4% in 8 settimane. È la terapia di supporto più efficace per la pelle danneggiata da steroidi. Non cura l’atrofia, ma la protegge e la aiuta a guarire.





Mariah D'Agostino
novembre 17, 2025 AT 16:48Almeno qualcuno ha il coraggio di dirlo. Io ho usato quel coso per l'eczema e ho finito col sembrare un vecchio scarto di plastica.
Michela Picconi
novembre 18, 2025 AT 05:43È affascinante come la medicina moderna abbia trasformato un rimedio salvavita in un'arma biologica silenziosa. L'atrofia cutanea non è un effetto collaterale: è una conseguenza logica di un paradigma terapeutico che privilegia l'effetto immediato sulla salute strutturale. La pelle non è un'appendice estetica, è un organo vivente. E noi la trattiamo come un pavimento da lucidare.
La letteratura scientifica è chiara: la soppressione infiammatoria non è cura, è una finta soluzione che rinuncia alla rigenerazione. Eppure, i dermatologi continuano a prescrivere clobetasolo come se fosse un integratore vitaminico. Dove è finita la prudenza? Dove è finita l'etica?
Non è colpa dei pazienti. È colpa di un sistema che ha commercializzato la comodità come salute. E ora ci ritroviamo con generazioni di pelle traslucida, telangiectasie visibili e un'immunità locale ridotta a polvere.
La sindrome da ritiro non è una sindrome: è la pelle che urla. E nessuno la ascolta.
Sandro hilario
novembre 18, 2025 AT 13:11Il dato del 68,4% di recupero della barriera con ceramidi/colesterolo/acidi grassi è il punto più importante di tutto l'articolo. È l'unica terapia che non richiede farmaci, non ha effetti collaterali e funziona sul meccanismo reale del danno. Perché non è il primo consiglio che danno i medici?
Io ho avuto un caso di TSW dopo 6 mesi di betametasone per un contatto allergico. Ho passato 14 mesi con la pelle che bruciava anche se non c'era niente da vedere. Ho provato tutto: antibiotici, antistaminici, creme costose. La sola cosa che ha cambiato le cose è stata una crema da 12 euro con quel rapporto 3:1:1. Non è magia. È biologia.
Se qualcuno sta leggendo questo e ha paura di smettere, non aspettare. Inizia con il riparatore della barriera. Adesso. Non è un optional. È l'unico ponte verso la guarigione.
Manon Simoni
novembre 18, 2025 AT 15:36Ho letto questo articolo con le lacrime agli occhi. Non perché sono emotiva, ma perché so cosa significa vivere con la pelle che ti tradisce ogni giorno.
Ho usato l'idrocortisone per anni, pensando fosse innocuo. Ho pensato che se il medico lo prescriveva, doveva essere sicuro. E invece ho sviluppato atrofia sulle guance, telangiectasie che sembrano ragnatele, e un bruciore costante che nessun dermatologo ha mai preso sul serio.
Ho passato tre anni a cercare risposte. Ho letto studi, ho contattato gruppi di pazienti, ho imparato cosa sono le ceramidi, perché il sole fa male, e perché il ritiro graduale non è una scelta, ma una necessità.
Non è una storia di fallimento. È una storia di sopravvivenza. E se questo articolo aiuta anche una sola persona a smettere prima, allora ha già fatto più di mille visite mediche.
Non vi sentite soli. Non siete pazienti difficili. Siete persone che hanno subito un danno invisibile. E adesso, finalmente, qualcuno lo ha messo nero su bianco.
Io uso la crema con ceramidi ogni mattina. E ogni sera, prima di dormire, mi guardo allo specchio e dico: "Sto guarendo". Non è ottimismo. È fede. E funziona.
cornelio mier
novembre 19, 2025 AT 17:39La pelle è l'organo più esteso del corpo, eppure la consideriamo un rivestimento decorativo. I corticosteroidi non sono solo farmaci: sono un'interferenza ontologica. Hanno violato l'equilibrio evolutivo della barriera epidermica, un sistema che ha impiegato milioni di anni per formarsi. E noi lo distruggiamo in tre giorni con una crema da 5 euro.
L'atrofia non è un effetto collaterale. È una metafora della nostra relazione con la natura: vogliamo un risultato immediato, senza pagare il prezzo della complessità. Ma la biologia non negozia. La pelle non mente. Quando si spezza, non è colpa tua. È colpa di un sistema che ha ridotto la salute a un problema di gestione dei sintomi.
La sindrome da ritiro non è un'astinenza farmacologica. È il corpo che riprende il controllo. È la memoria cellulare che ricorda come essere integra. E noi la chiamiamo "crisi". Ma forse è la guarigione che inizia.
La vera cura non è una crema. È un cambiamento epistemologico. Dobbiamo smettere di pensare alla pelle come a qualcosa da controllare, e iniziare a vederla come qualcosa da ascoltare.
lucas federico
novembre 20, 2025 AT 13:49La letteratura medica è piena di studi che dimostrano che l'uso prolungato di corticosteroidi topici altera la sintesi del collagene. Tuttavia, la pratica clinica rimane in gran parte inalterata. Ciò denota un grave disallineamento tra evidenza scientifica e applicazione terapeutica.
La prescrizione di clobetasolo per dermatite atopica in bambini sotto i due anni, pur essendo contraria alle linee guida EMA, è ancora comune in molte regioni italiane. Questo non è un errore medico: è un sistema che privilegia la convenienza sulla sicurezza.
La mancanza di formazione continua sui rischi a lungo termine nei corsi di dermatologia è un fallimento istituzionale. E i pazienti ne pagano il prezzo con la loro pelle.
Marcela Mazzei
novembre 20, 2025 AT 20:49Questo è il risultato della medicina globalizzata. Tutti i farmaci vengono fatti da multinazionali che non gliene frega niente di te. Ti vendono una crema che ti fa stare bene per un mese, poi ti lasciano con la pelle distrutta e ti dicono di "aspettare". Ma chi paga? Io. La mia pelle. La mia vita.
Sei anni fa ho usato un corticosteroide per un'irritazione da sapone. Oggi ho le guance trasparenti e le vene che sembrano disegnate. E nessun dottore mi ha mai detto: "Questo può succedere".
Non è colpa mia. È colpa di chi ha deciso che la pelle italiana non vale niente. E ora ci stanno sfruttando per i loro profitti.
Sei un medico? Non prescrivere più steroidi. Sei un paziente? Non usarli. Basta. È ora di dire no.
Jonathan Rizzo Campoverde
novembre 21, 2025 AT 18:21Ho appena finito di leggere questo e ho subito controllato la crema che uso per il rosacea. Era una classe II. Ho smesso oggi.
Non lo sapevo. Ma ora lo so. E non voglio che succeda a nessun altro.
Ho condiviso l'articolo con mia mamma, che ha usato lo stesso prodotto per 18 mesi per un'eruzione da caldo. Spero che lo legga prima che sia troppo tardi.
Miriana Carone
novembre 21, 2025 AT 21:20Ho letto tutto con attenzione. Mi ha fatto male, ma mi ha fatto bene. Perché finalmente qualcuno ha parlato senza giri di parole.
Io ho avuto una reazione da steroidi dopo 8 settimane. Non sapevo cosa stesse succedendo. Pensavo fosse un'infiammazione che peggiorava. Invece era la mia pelle che si sgretolava.
Non ho mai avuto un dermatologo che mi spiegasse i rischi. Solo: "Usa per 10 giorni, poi vedi". E io ho usato per 6 mesi.
Adesso uso la crema con ceramidi. Non è miracolosa. Ma mi aiuta a respirare. E a sentirmi viva.
Grazie per aver scritto questo. Non è solo un articolo. È un salvagente.
ANTONIO NAPOLITANO
novembre 23, 2025 AT 15:32Io sono un appassionato di storia della medicina, e questo articolo mi ha ricordato qualcosa di molto simile: l'epidemia di mercurio nell'Ottocento. All'epoca si usava per ogni cosa: acne, psoriasi, perfino come tonico per i capelli. Poi, col tempo, si è scoperto che causava avvelenamento cronico, tremori, perdita di denti. Ma per anni, nessuno ha voluto ammetterlo.
Oggi i corticosteroidi topici sono il nostro mercurio. Siamo abituati a vederli come un rimedio innocuo, ma il danno è silenzioso, progressivo, e invisibile fino a quando non è troppo tardi.
La differenza? Ora abbiamo la scienza. Abbiamo i dati. Abbiamo i pazienti che raccontano. Non c'è più scusa per ignorare.
La prossima volta che qualcuno ti dice "ma è solo un po' di crema", rispondi: "Sì, ma è una crema che cancella il collagene".
La medicina non è solo curare. È anche proteggere. E qui, non stiamo proteggendo nessuno.
Elio Gatto
novembre 25, 2025 AT 14:28Non è colpa dei farmaci. È colpa di chi li usa come un'abitudine. Se non hai un'infiammazione reale, non usarli. Punto. Ma la gente vuole una soluzione rapida, anche se è una trappola.
Io ho visto pazienti che usavano steroidi per un semplice arrossamento da sole. E poi si lamentavano perché la pelle era rovinata. Ma chi li ha istruiti? Nessuno.
La colpa è della cultura del "subito". E della mancanza di educazione sanitaria.
Non è una questione di potenza. È una questione di rispetto.
Marta Carluccio
novembre 27, 2025 AT 10:06Quando ho letto che "la pelle diventa carta da fumo", ho capito che non ero pazza. Ho passato 18 mesi a cercare un medico che mi credeva. Nessuno credeva che la mia pelle potesse essere così danneggiata da una crema.
Ho avuto infezioni da Candida, herpes ricorrenti, pelle che si squamava come un serpente. E i medici mi dicevano: "È stress". "È psicosomatico". "Forse sei allergica al sapone".
Ho dovuto cercare su internet, leggere studi, trovare gruppi di pazienti. E quando ho smesso di usare lo steroide, ho iniziato a guarire. Non è stato facile. Ma è stato vero.
Questo articolo non è un articolo. È la mia storia. E non sono l'unica.